1.2 Historique du développement de la santé publique
Des éléments et des prescriptions socio-hygiéniques se retrouvent dans la médecine des anciennes formations socio-économiques, mais l'isolement de l'hygiène sociale en tant que science est étroitement lié au développement production industrielle.
La période allant de la Renaissance à 1850 constitue la première étape de développement moderne la santé publique (cette science était alors appelée « hygiène sociale »). Durant cette période, des recherches sérieuses se sont accumulées sur l'interdépendance de la santé de la population active, de ses conditions de vie et de travail.
Le premier manuel systématique sur l'hygiène sociale fut l'ouvrage en plusieurs volumes de Frank « System einer vollstandingen medizinischen Polizei », écrit entre 1779 et 1819.
Les médecins socialistes utopiques qui ont occupé des postes de direction pendant les révolutions de 1848 et 1871 en France ont tenté de justifier scientifiquement les mesures de santé publique, considérant la médecine sociale comme la clé de l’amélioration de la société.
La révolution bourgeoise de 1848 fut importante pour le développement de la médecine sociale en Allemagne. L'un des hygiénistes sociaux de l'époque était Rudolf Virchow. Il a souligné le lien étroit entre la médecine et la politique. Son ouvrage « Mitteilungen uber Oberschlesien herrschende Typhus-Epidemie » est considéré comme l'un des classiques de l'hygiène sociale allemande. Virchow était connu comme un médecin et un chercheur à l'esprit démocratique.
On pense que le terme « médecine sociale » a été proposé pour la première fois par le médecin français Jules Guérin. Guérin pensait que la médecine sociale comprenait « la police médicale, l’hygiène de l’environnement et la médecine légale ».
Neumann, contemporain de Virchow, a introduit le concept de « médecine sociale » dans la littérature allemande. Dans son ouvrage « Die offentliche Gesundshitspflege und das Eigentum », publié en 1847, il démontre de manière convaincante le rôle des facteurs sociaux dans le développement de la santé publique.
À la fin du XIXe siècle, l'évolution des principales orientations de la santé publique jusqu'à nos jours est déterminée. Cette orientation relie le développement de la santé publique aux progrès généraux de l'hygiène scientifique ou, à l'hygiène biologique et physique. Le fondateur de cette tendance en Allemagne fut M. von Pettenkofer. Il a inclus une section sur « l'hygiène sociale » dans le manuel d'hygiène qu'il a publié, en le considérant comme le sujet de cette sphère de la vie où le médecin se réunit. en grands groupes de personnes. Cette direction a progressivement acquis un caractère réformiste, car elle n'était pas en mesure de proposer des mesures sociothérapeutiques radicales.
Le fondateur de l'hygiène sociale en tant que science en Allemagne était A. Grotjan. En 1904, Grotjan écrivait : « L'hygiène doit... étudier en détail l'influence des relations sociales et de l'environnement social dans lequel les gens naissent, vivent, travaillent, jouissent, poursuivent leur race et meurent. Cela devient donc l’hygiène sociale, qui vient à côté de l’hygiène physique et biologique comme complément.
Selon Grotjan, le sujet de la science socio-hygiénique est l'analyse des conditions dans lesquelles se déroulent les relations entre l'homme et l'environnement.
Grâce à de telles études, Grotjan s'est rapproché du deuxième aspect du sujet de la santé publique, c'est-à-dire du développement de normes qui régissent la relation entre une personne et l'environnement social afin qu'elles renforcent sa santé et lui profitent.
L’Angleterre comptait également d’importantes personnalités de la santé publique au XIXe siècle. E. Chadwick a vu raison principale la mauvaise santé des gens dans leur pauvreté. Son ouvrage « Les conditions sanitaires des populations laborieuses », publié en 1842, révèle les conditions de vie difficiles des ouvriers en Angleterre. J. Simon, médecin en chef du service de santé anglais, a mené une série d'études sur les principales causes de mortalité dans la population. Cependant, le premier département de médecine sociale n'a été créé en Angleterre qu'en 1943 par J. Raylem à Oxford.
Le développement de l'hygiène sociale en Russie a été principalement contribué par F.F. Erisman, P.I. Kurkin, Z.G. Frenkel, N.A. Semashko et Z.P. Soloviev.
Parmi les principaux hygiénistes sociaux russes, il faut noter G.A. Batkis, chercheur célèbre et auteur de nombreux ouvrages théoriques sur l'hygiène sociale, qui a développé des méthodes statistiques originales pour étudier l'état sanitaire de la population et un certain nombre de méthodes de fonctionnement des institutions médicales (un nouveau système de patronage actif pour les nouveau-nés , la méthode des études démographiques anamnestiques, etc.).
1.3 Sujet de santé publique
La nature du système de santé de chaque pays est déterminée par la position et le développement de la santé publique en tant que discipline scientifique. Le contenu spécifique de tout cours de santé publique varie en fonction des conditions et des besoins nationaux, ainsi que de la différenciation réalisée par les différentes sciences médicales.
La définition classique du contenu de la santé publique, évoquée dans une discussion organisée par l'OMS sur le thème « L'organisation de la santé comme discipline scientifique » : « ... la santé publique repose sur un « trépied » de diagnostic social, qui est étudié principalement par les méthodes de l'épidémiologie, de la pathologie sociale et de la thérapie sociale, basées sur la coopération entre la société et les agents de santé, ainsi que sur les mesures administratives et préventives en matière de santé, les lois, les règlements, etc. dans les instances gouvernementales centrales et locales.
Du point de vue classification générale La science de la santé publique se situe à la frontière entre les sciences naturelles et les sciences sociales, c'est-à-dire qu'elle utilise les méthodes et les réalisations des deux groupes. Du point de vue de la classification des sciences médicales (sur la nature, la restauration et la promotion de la santé humaine, des groupes humains et de la société), la santé publique cherche à combler le fossé entre les deux principaux groupes de sciences cliniques (thérapeutiques) et préventives (hygiéniques). ) sciences, qui se sont développées grâce au développement de la médecine. Il joue un rôle de synthèse, développant des principes fédérateurs de pensée et de recherche dans les deux domaines de la science et de la pratique médicales.
La santé publique donne une image générale de l'état et de la dynamique de la santé et de la reproduction de la population et des facteurs qui les déterminent, et de là découlent les mesures nécessaires. Aucune discipline clinique ou hygiénique ne peut fournir une image aussi générale. La santé publique en tant que science doit combiner organiquement des analyses spécifiques problèmes pratiques soins de santé avec recherche sur les modèles de développement social, avec les problèmes de l'économie et de la culture nationales. C’est donc seulement dans le cadre de la santé publique qu’une organisation scientifique et une planification scientifique des soins de santé peuvent être créées.
L'état de santé d'une personne est déterminé par le fonctionnement de ses systèmes et organes physiologiques, en tenant compte du sexe, de l'âge et de facteurs psychologiques, et dépend également de l'influence de l'environnement extérieur, y compris social, ce dernier étant le principal importance. Ainsi, la santé humaine dépend de l’influence d’un ensemble complexe de facteurs sociaux et biologiques.
Le problème de la relation entre le social et le biologique dans la vie humaine est un problème méthodologique fondamental de la médecine moderne. De sa solution dépend telle ou telle interprétation des phénomènes naturels et de l'essence de la santé et de la maladie humaines, de l'étiologie, de la pathogenèse et d'autres concepts en médecine. Le problème socio-biologique implique l'identification de trois groupes de modèles et les aspects correspondants des connaissances médicales :
1) les modèles sociaux du point de vue de leur impact sur la santé, à savoir sur la morbidité des personnes, sur les changements dans les processus démographiques, sur les changements dans le type de pathologie dans diverses conditions sociales ;
2) des modèles généraux pour tous les êtres vivants, y compris les humains, qui se manifestent aux niveaux biologique moléculaire, subcellulaire et cellulaire ;
3) des modèles biologiques et mentaux (psychophysiologiques) spécifiques inhérents uniquement aux humains (supérieurs activité nerveuse et etc.).
Les deux derniers modèles n’apparaissent et ne changent qu’en fonction des conditions sociales. Les modèles sociaux d'une personne en tant que membre de la société déterminent son développement en tant qu'individu biologique et contribuent à son progrès.
Base méthodologique la santé publique en tant que science consiste en l'étude et l'interprétation correcte des causes, des liens et de l'interdépendance entre l'état de santé de la population et les relations sociales, c'est-à-dire V la bonne décision problèmes de relation entre le social et le biologique dans la société.
Les facteurs sociaux et hygiéniques influençant la santé publique comprennent les conditions de travail et de vie de la population, les conditions de logement ; niveau de salaire, culture et éducation de la population, nutrition, relations familiales, qualité et disponibilité des soins médicaux.
Dans le même temps, la santé publique est également influencée par des facteurs climatiques, géographiques et hydrométéorologiques de l'environnement extérieur.
Une partie importante de ces conditions peut être modifiée par la société elle-même, en fonction de ses caractéristiques sociopolitiques et économiques. structure économique, et leur impact sur la santé publique peut être à la fois négatif et positif.
Par conséquent, d'un point de vue social et hygiénique, la santé de la population peut être caractérisée par les données de base suivantes :
1) l'état et la dynamique des processus démographiques : fécondité, mortalité, croissance naturelle de la population et autres indicateurs de mouvement naturel ;
2) le niveau et la nature de la morbidité au sein de la population, ainsi que le handicap ;
3) développement physique de la population.
L'étude et la comparaison de ces données dans diverses conditions socio-économiques permettent non seulement de juger du niveau de santé publique de la population, mais aussi d'analyser les conditions sociales et les raisons qui l'influencent.
Essentiellement, toutes les activités pratiques et théoriques dans le domaine de la médecine devraient avoir une orientation sociale et hygiénique, puisque toute science médicale contient certains aspects sociaux et hygiéniques. C'est la santé publique qui assure la composante sociale et hygiénique de la science et de l'éducation médicales, tout comme la physiologie justifie leur orientation physiologique, mise en œuvre dans la pratique par de nombreuses disciplines médicales.
INSTITUTION ÉDUCATIVE DU BUDGET DE L'ÉTAT
FORMATION PROFESSIONNELLE SUPÉRIEURE
« UNIVERSITÉ MÉDICALE D'ÉTAT DE KRASNOYARSK du nom du professeur V.F. Voino-Yasenetsky"
MINISTÈRE DE LA SANTÉ DE LA FÉDÉRATION DE RUSSIE
Collège de pharmacie
Spécialité 060501 Soins infirmiers
Infirmière diplômée
AUX LEÇONS THÉORIQUES
Dans la discipline "Santé publique et soins de santé"
Convenu lors d'une réunion du Comité central
Numéro de protocole…………….
"___"____________ 2015
Président du Comité Médical Central des Soins Infirmiers
………………Cheremisina A.A.
Compilé par:
………… Korman Y.V.
Krasnoïarsk 2015
Conférence 1
Sujet. 1.1. Santé publique et santé publique en tant que discipline scientifique
Plan du cours :
1. La santé publique et les soins de santé en tant que discipline scientifique sur les modèles de santé publique, l'impact des conditions sociales et des facteurs environnementaux, le mode de vie sur la santé, les moyens de la protéger et de l'améliorer.
2. Problèmes de politique sociale dans le pays. Fondements de la politique nationale de santé. Cadre législatif de l'industrie. Problèmes de santé dans les documents sociopolitiques et gouvernementaux les plus importants (Constitution de la Fédération de Russie, actes législatifs, décisions, règlements, etc.).
3. Les soins de santé en tant que système de mesures visant à préserver, renforcer et restaurer la santé de la population. Principales orientations de la réforme des soins de santé.
Bloc d'informations :
La santé publique et les soins de santé en tant que discipline scientifique portant sur les modèles de santé publique, l'impact des conditions sociales et des facteurs environnementaux, le mode de vie sur la santé, les moyens de la protéger et de l'améliorer. La relation entre le social et le biologique en médecine. Concepts théoriques de base de la médecine et des soins de santé.
Le rôle de la discipline « Santé publique et soins de santé » dans activités pratiques dentiste, autorités et institutions sanitaires, dans la planification, la gestion, l'organisation du travail dans le domaine des soins de santé. Les principales méthodes de recherche dans la discipline : statistique, historique, expérimentale, sociologique, économico-mathématique, modélisation, méthode d'expertise, épidémiologique, etc.
L'émergence et le développement de l'hygiène sociale et de l'organisation des soins de santé (médecine publique) à l'étranger et en Russie.
Problèmes de politique sociale dans le pays. Fondements de la politique nationale de santé. Cadre législatif de l'industrie. Problèmes de santé dans les documents sociopolitiques et gouvernementaux les plus importants (Constitution de la Fédération de Russie, actes législatifs, décisions, règlements, etc.). Les soins de santé en tant que système de mesures visant à préserver, renforcer et restaurer la santé de la population. Principales orientations de la réforme des soins de santé.
Aspects théoriques de l'éthique médicale et de la déontologie médicale. Traditions éthiques et déontologiques de la médecine domestique. Bioéthique dans les activités d'un dentiste : la procédure d'utilisation de nouvelles méthodes de prévention, de diagnostic et de traitement, la conduite de recherches biomédicales, etc.
La santé comme objet du service de santé.
Niveaux de santé :
1. La santé d'un individu est individuelle.
2. La santé des groupes de personnes est collective.
Santé de petits groupes (origine sociale, ethnique, professionnelle).
La santé de la population par appartenance à l'unité administrative-territoriale (population de la ville, du village, du quartier).
Santé publique - la santé de la société, de la population dans son ensemble (échelle nationale, mondiale).
1. Définition du concept - santé individuelle.
La Constitution de l’Organisation mondiale de la santé (OMS) définit la santé comme un état de complet bien-être physique, spirituel et social, et non seulement comme l’absence de maladie ou d’infirmité.
Pour utilisation pratique Nous utiliserons la définition de la santé comme une condition humaine qui comporte des dimensions physiques, psychologiques et sociales, chacune pouvant être représentée comme un continuum comportant des pôles positifs et négatifs.
Le pôle positif (bonne santé) est caractérisé par la capacité à résister aux effets de facteurs défavorables, et le pôle négatif (mauvaise santé) est caractérisé par la morbidité et la mortalité.
La santé individuelle est évaluée selon des critères subjectifs (bien-être, estime de soi) et objectifs (écart par rapport à la norme, hérédité sévère, présence de risque génétique, capacités de réserve, physiques et condition mentale) critères.
Dans une évaluation globale de la santé individuelle, la population est divisée en groupes de santé :
Groupe 1 - personnes en bonne santé (qui n'ont pas été malades depuis un an ou qui consultent rarement un médecin sans perdre leur capacité de travail) ;
Groupe 2 - individus pratiquement en bonne santé présentant des changements fonctionnels et quelques changements morphologiques ou qui ont été rarement malades au cours de l'année (cas isolés de maladies aiguës) ;
Groupe 3 - patients atteints de maladies aiguës fréquentes (plus de 4 cas et 40 jours d'invalidité par an) ;
Groupe 4 - patients atteints de maladies chroniques à long terme (état compensé) ;
Groupe 5 - patients présentant une exacerbation de maladies à long terme (état sous-compensé).
2. Définition du concept – santé publique.
Définitions données par le ministère de la Santé de la Fédération de Russie :
La santé publique est une ressource médicale et sociale et un potentiel de la société qui contribue à assurer la sécurité nationale.
La santé de la population est une catégorie médicale, démographique et sociale qui reflète le bien-être physique, mental et social des personnes exerçant leurs activités de vie au sein de certaines communautés sociales.
La base de l'évaluation de l'état de santé publique est la comptabilité et l'analyse de :
Nombre de cas de maladies, blessures et intoxications détectés pour la première fois ou de cas aggravés de pathologie chronique ;
Le nombre total de personnes handicapées nouvellement identifiées et enregistrées ;
Nombre de décès ;
Données de développement physique.
3. Facteurs déterminant la santé publique.
Les facteurs de risque sont potentiellement dangereux pour la santé des facteurs comportementaux, biologiques, génétiques, environnementaux, sociaux, environnementaux et professionnels qui augmentent la probabilité de développer des maladies, leur progression et leur évolution défavorable.
Contrairement aux causes directes de l'apparition et du développement des maladies, les facteurs de risque créent un contexte défavorable, c'est-à-dire contribuer à l’apparition et au développement de la maladie. Il convient toutefois de garder à l’esprit que ces catégories sont étroitement liées les unes aux autres.
Ouais. Lisitsin (1989) a déterminé que l'influence des facteurs déterminant la santé est corrélée dans la proportion suivante :
Le mode de vie représente 50 à 55 % ;
Pour les facteurs biologiques héréditaires internes (prédisposition aux maladies héréditaires) - 18-22% ;
Facteurs environnementaux (pollution de l'air, de l'eau, des sols par des substances cancérigènes et autres substances nocives, changements brusques des phénomènes atmosphériques, radiation, situation géographique de la zone) - 17-20 % ;
Niveau de développement de la protection de l'environnement (assurer à la population médicaments, qualité et rapidité des soins médicaux, développement logistique bases, mise en œuvre de mesures préventives) - 8-12 pour cent.
3.1. Le mode de vie est le principal facteur déterminant la santé.
Le mode de vie est qualifié de système de caractéristiques les plus essentielles et typiques du mode d'activité ou d'activité des personnes, dans l'unité de ses aspects quantitatifs et qualitatifs, qui reflètent le niveau de développement des forces productives et des relations de production.
Le mode de vie généralise et comprend quatre catégories : économique – « niveau de vie », sociologique – « qualité de vie », socio-psychologique – « mode de vie » et socio-économique – « mode de vie ».
1. Le mode de vie désigne les conditions dans lesquelles se déroulent les activités de la vie des personnes (vie sociale et culturelle, vie quotidienne, travail).
2.Mode de vie - caractéristiques individuelles comportement, manifestations de la vie, activité, image et style de pensée.
3. Niveau de vie - caractérise la taille et la structure des besoins matériels d'une personne (catégorie quantitative).
4. La qualité de vie (QOL) est un concept multidimensionnel fondamentalement, multifactoriel et défini au sens large comme le degré de possibilité de réaliser les besoins matériels et spirituels d’une personne.
Selon la définition du ministère de la Santé de la Fédération de Russie, la qualité de vie est une catégorie qui comprend une combinaison de conditions de survie et de conditions de santé qui permettent d'atteindre le bien-être physique, mental et social et la réalisation de soi.
Définition de l'OMS (1999) : La qualité de vie est l'état et le degré optimaux de perception par les individus et la population dans son ensemble de la façon dont leurs besoins (physiques, émotionnels, sociaux, etc.) sont satisfaits et les opportunités sont offertes pour atteindre le bien-être. et la réalisation de soi.
(Bref historique du développement)
Comme on le sait, la plupart des disciplines et sous-spécialités de la médecine étudient diverses maladies, leurs symptômes et syndromes, diverses manifestations cliniques de l'évolution des maladies, leurs complications, les méthodes de diagnostic et de traitement des maladies et les conséquences probables de la maladie en cas d'utilisation. méthodes modernes de traitement complexe connues aujourd'hui. Il est extrêmement rare de décrire les méthodes de base de prévention des maladies et de réadaptation des personnes ayant souffert de l'une ou l'autre maladie, parfois grave, entraînant des complications et même entraînant un handicap pour les malades.
Encore moins courant dans littérature médicale se rapportent au terme « loisirs », c'est-à-dire un ensemble de mesures préventives, thérapeutiques et sanitaires visant à préserver la santé des personnes en bonne santé. La santé des gens, ses critères, les moyens de la préserver et de la renforcer dans les conditions socio-économiques difficiles de nos vies sont presque complètement hors de la sphère d'intérêt de la médecine et des soins de santé modernes en Russie. À cet égard, avant de parler de santé publique, il faut définir le terme « santé », identifier les niveaux de son étude dans la recherche médicale et sociale et déterminer la place de la santé publique dans cette hiérarchie.
Ainsi, l’Organisation mondiale de la santé (OMS) a formulé en 1948 que « la santé est un état de complet bien-être physique, spirituel et social, et ne consiste pas simplement en une absence de maladie ou d’infirmité ». OMS a proclamé le principe selon lequel « la jouissance du meilleur état de santé qu’elle est capable d’atteindre est un droit fondamental de toute personne ». Il est d'usage de distinguer 4 niveaux d'étude de la santé :
Niveau 1 - santé individuelle.
Niveau 2 - santé des petits groupes ou groupes ethniques - santé du groupe.
Niveau 3 - santé publique, c'est-à-dire les personnes vivant dans une unité administrative-territoriale spécifique (région, ville, district, etc.).
Niveau 4 - santé publique - la santé de la société, de la population du pays, du continent, du monde, de la population dans son ensemble.
La santé publique et les soins de santé en tant que science médicale indépendante étudient l'impact des facteurs sociaux et des conditions environnementales sur la santé de la population afin de développer des mesures préventives pour améliorer la santé de la population et améliorer ses soins médicaux. La santé publique et les soins de santé étudient un large éventail de problèmes médicaux, sociologiques, économiques, de gestion et philosophiques dans le domaine de la santé publique dans un contexte historique spécifique.
Compte tenu de l'arrêté du Ministère de la Santé de la Fédération de Russie n° 83 du 01/03/2000 « Sur l'amélioration de l'enseignement de la santé publique et des questions de santé dans les universités médicales et pharmaceutiques », ainsi que du résultat des travaux réalisée à l'initiative du MMA du nom. I.M. Sechenov et avec le soutien du ministère de la Santé de la Fédération de Russie, un séminaire des chefs de département du profil organisationnel des universités de médecine de Russie " Approches modernes, les formes et les méthodes d'enseignement de la « Santé publique et soins de santé » (Moscou, 2000), la définition suivante du concept de « santé publique » a été développée, approuvée par la majorité des participants au séminaire : « La santé publique est l'aspect économique et social le plus important. potentiel du pays, déterminé par l’influence de divers facteurs environnementaux et du mode de vie de la population, permettant d’assurer un niveau optimal de qualité et de sécurité de vie.
Contrairement à diverses disciplines cliniques, la santé publique étudie l'état de santé non pas d'individus individuels, mais de groupes, groupes sociaux et la société dans son ensemble en ce qui concerne les conditions et le mode de vie. Dans le même temps, les conditions de vie et les relations de production sont généralement décisives pour l'état de santé des personnes, car le progrès scientifique et technologique, les révolutions socio-économiques et les périodes d'évolution, la révolution culturelle apportent les plus grands bénéfices à la société, mais à en même temps, ils peuvent avoir un impact négatif sur sa santé. Les plus grandes découvertes de notre époque dans le domaine de la physique, de la chimie, de la biologie, l'urbanisation de la population au XXe siècle, le développement rapide de l'industrie dans de nombreux pays, les gros volumes de construction, la chimisation de l'agriculture, etc. conduisent souvent à des violations importantes de le domaine de l'écologie, qui a un effet néfaste avant tout sur la santé de la population, provoque certaines maladies, qui deviennent parfois de nature épidémiologique.
Des contradictions antagonistes entre le progrès scientifique et technologique et l’état de la santé publique dans notre pays naissent de la sous-estimation par l’État des mesures préventives. Par conséquent, l'une des tâches de notre science est de révéler de telles contradictions et d'élaborer des recommandations pour prévenir les phénomènes négatifs et les facteurs qui affectent négativement la santé de la société.
Pour le développement planifié de l'économie nationale, les informations sur la taille de la population et la détermination de ses prévisions pour l'avenir sont d'une grande importance.
La santé publique identifie les modèles de développement démographique, étudie les processus démographiques, prédit l'avenir, élabore des recommandations pour la réglementation gouvernementale taille de la population.
Ainsi, la santé publique se caractérise par l’impact simultané et complexe de facteurs sociaux, comportementaux, biologiques, géophysiques et bien d’autres. Beaucoup de ces facteurs peuvent être identifiés comme facteurs de risque. Quels sont les facteurs de risque de maladie ?
Les facteurs de risque sont potentiellement dangereux pour la santé des facteurs comportementaux, biologiques, génétiques, environnementaux, sociaux, environnementaux et professionnels qui augmentent la probabilité de développer des maladies, leur progression et leur évolution défavorable.
Contrairement aux causes directes des maladies (bactéries, virus, carence ou excès de micro-éléments, etc.), les facteurs de risque agissent indirectement, créant un contexte défavorable à l'apparition et au développement ultérieur de maladies.
Lors de l'étude de la santé publique, les facteurs qui la déterminent sont généralement regroupés dans les groupes suivants :
1. Facteurs socio-économiques (conditions de travail, conditions de vie, bien-être matériel, niveau et qualité de nutrition, repos, etc.)
2. Facteurs socio-biologiques (âge, sexe, prédisposition aux maladies héréditaires, etc.).
3. Facteurs environnementaux et naturels-climatiques (pollution de l'environnement, température moyenne annuelle, présence de facteurs naturels-climatiques extrêmes, etc.).
4. Facteurs organisationnels ou médicaux (offre de soins médicaux à la population, qualité des soins médicaux, disponibilité des soins médico-sociaux, etc.).
L'académicien de l'Académie russe des sciences médicales Yu.P. Lisitsyn donne le regroupement et les niveaux d'influence suivants des facteurs de risque qui déterminent la santé (tableau 1.1).
Dans le même temps, la division des facteurs en certains groupes est très arbitraire, car la population est exposée à l'influence complexe de nombreux facteurs. De plus, les facteurs influençant la santé interagissent les uns avec les autres, changent dans le temps et dans l'espace, qui doivent être pris en compte. en compte lors de la réalisation de recherches médicales et sociales complexes.
Tableau 1.1 Regroupement des facteurs de risque liés à la santé*
Sphère d'influence des facteurs sur la santé Groupes de facteurs de risque Part (en %) des facteurs de risque
Mode de vie Tabagisme, consommation d'alcool, alimentation déséquilibrée Des situations stressantes(détresse) Conditions de travail néfastes Inactivité physique Mauvaises conditions matérielles et de vie Consommation de drogues, abus de médicaments Fragilité des familles, solitude Faible niveau culturel et éducatif Niveau élevé d'urbanisation 49-53
Génétique, biologie humaine Prédisposition aux maladies héréditaires Prédisposition aux maladies dites dégénératives (prédisposition héréditaire aux maladies) 18-22
Environnement extérieur Pollution par des substances cancérigènes et autres substances nocives dans l'air " Pollution par des substances cancérigènes et autres substances nocives dans l'eau Pollution du sol Changements soudains des phénomènes atmosphériques Augmentation des rayonnements héliocosmiques, magnétiques et autres 17-20
Soins de santé Inefficacité des mesures préventives Faible qualité des soins médicaux Manque de rapidité des soins médicaux 8-10
* Hygiène sociale (médecine) et organisation des soins : Manuel pédagogique / Ed. Yu.P. Lisitsina. - Kazan, 1998. - P. 52.
La deuxième partie de la science de la santé publique et des soins de santé comprend le développement des méthodes scientifiques les plus optimales de gestion des soins de santé, de nouvelles formes et méthodes de fonctionnement de diverses institutions médicales, des moyens d'améliorer la qualité des soins médicaux et justifie des solutions optimales. aux problèmes économiques et de gestion des soins de santé.
La croissance rapide de la science médicale a doté les médecins de nouvelles connaissances. méthodes modernes diagnostic de maladies complexes, moyens de traitement efficaces. Tout cela nécessite simultanément le développement de nouvelles formes et conditions d'organisation pour les activités des médecins, des établissements de santé et parfois la création d'institutions médicales complètement nouvelles, auparavant inexistantes. Il est nécessaire de changer le système de gestion des institutions médicales et le placement du personnel médical ; Il est nécessaire de réviser le cadre réglementaire des soins de santé, d'élargir l'indépendance des chefs d'établissements médicaux et les droits des médecins.
En conséquence de tout ce qui a été dit, les conditions sont créées pour réviser les options visant à une solution plus optimale aux problèmes économiques des soins de santé, en introduisant des éléments de comptabilité économique intra-départementale, des incitations économiques pour le travail de qualité du personnel médical, etc.
Ces problèmes déterminent la place et l’importance de la science dans l’amélioration future des soins de santé nationaux.
L'unité de la théorie et de la pratique des soins de santé nationaux s'exprime dans l'unité des tâches théoriques et pratiques, des techniques méthodologiques de la santé publique nationale et des soins de santé.
Ainsi, la question de l'étude de l'efficacité de l'impact sur la santé de la population de toutes les activités menées par l'État et du rôle des soins de santé et des institutions médicales individuelles dans ce domaine, tant avec l'État que non, est d'une importance primordiale en science. formes de propriété étatiques, c'est-à-dire le sujet révèle l’importance de toute la diversité de la vie socio-économique du pays et détermine les moyens d’améliorer les soins médicaux pour la population.
La santé publique et les soins de santé ont leur propre méthodologie et méthodes de recherche. Ces méthodes sont : la recherche statistique, historique, économique, expérimentale, temporelle, les méthodes sociologiques et autres.
Méthode statistique est largement utilisé dans la plupart des études : il permet de déterminer objectivement le niveau de santé de la population, de déterminer l'efficacité et la qualité du travail des institutions médicales.
La méthode historique permet à l'étude de retracer l'état du problème étudié à différentes étapes historiques du développement du pays.
La méthode économique permet d’établir l’influence de l’économie sur les soins de santé et des soins de santé sur l’économie de l’État, et de déterminer les manières les plus optimales d’utiliser les fonds publics pour protéger efficacement la santé de la population. Les questions de planification des activités financières des autorités sanitaires et des institutions médicales, l'utilisation la plus rationnelle des fonds, l'évaluation de l'efficacité des actions de soins de santé pour améliorer la santé de la population et l'impact de ces actions sur l'économie du pays - tout cela constitue le sujet de la recherche économique dans le domaine des soins de santé.
La méthode expérimentale comprend la mise en place de diverses expériences pour trouver de nouvelles formes et méthodes de fonctionnement les plus rationnelles des institutions médicales et des services de santé individuels.
Il convient de noter que la plupart des études utilisent majoritairement une méthodologie complexe faisant appel à la plupart de ces méthodes. Ainsi, si la tâche consiste à étudier le niveau et l'état des soins ambulatoires dispensés à la population et à déterminer les moyens de les améliorer, alors le taux de morbidité de la population, la fréquentation des cliniques ambulatoires sont étudiés à l'aide d'une méthode statistique, son niveau à différentes périodes et sa dynamique est analysée historiquement. Les nouvelles formes proposées dans le travail des polycliniques sont analysées selon la méthode expérimentale : leur faisabilité économique et leur efficacité sont vérifiées.
L'étude peut utiliser des méthodes de recherche temporelle (chronométrie du travail du personnel médical, étude et analyse du temps passé par les patients recevant des soins médicaux, etc.).
Les méthodes sociologiques (méthode d'entretien, méthode de questionnaire) sont souvent largement utilisées, ce qui permet d'obtenir une opinion généralisée d'un groupe de personnes sur l'objet (processus) d'étude.
La source d'information est principalement la documentation étatique des institutions de traitement et de médecine préventive, ou pour une étude plus approfondie, la collecte de matériel peut être effectuée sur des cartes spécialement conçues, des questionnaires, qui comprennent toutes les questions pour obtenir les informations nécessaires. , selon le programme de recherche approuvé et les tâches présentées au chercheur. Un ordinateur personnel peut également être utilisé à cette fin, lorsque le chercheur, à l'aide d'un programme spécial, saisit dans l'ordinateur les données nécessaires à partir des documents d'enregistrement primaires.
Dans la grande majorité des études socio-hygiéniques sur la santé de groupe, la santé de la population et la santé publique en Les années précédentes il s’agissait de quantifier la santé. Certes, à l'aide d'indicateurs, d'indices et de coefficients, la recherche scientifique a toujours tenté d'évaluer la qualité de la santé, c'est-à-dire ont tenté de caractériser la santé comme un paramètre de qualité de vie. Le terme « qualité de vie » lui-même a commencé à être utilisé dans la littérature scientifique nationale récemment, seulement au cours des 10 à 15 dernières années. Cela est compréhensible, car ce n'est qu'alors que nous pourrons parler de la « qualité de vie » de la population lorsque dans un pays (comme cela s'est produit depuis longtemps dans les pays développés d'Europe, d'Amérique, du Japon et de certains autres pays développés) les avantages matériels et sociaux de base sont accessibles à la majorité de la population.
Selon l'OMS (1999), la qualité de vie est l'état et le degré optimaux de perception par les individus et la population dans son ensemble de la manière dont leurs besoins (physiques, émotionnels, sociaux, etc.) sont satisfaits et dont les opportunités sont offertes pour bien réussir. être et réalisation de soi.
Dans notre pays, la qualité de vie désigne le plus souvent une catégorie qui comprend une combinaison de conditions de survie et de conditions de santé qui permettent d'atteindre le bien-être physique, mental, social et la réalisation de soi.
Malgré l'absence d'un concept mondialement accepté de « qualité de santé » comme composante la plus importante de la « qualité de vie », des tentatives sont faites pour donner une évaluation complète de la santé publique (quantitative et qualitative).
En tant que matière d'enseignement, la santé publique et les soins de santé contribuent avant tout à améliorer la qualité de la formation des futurs spécialistes - médecins ; développer leurs compétences non seulement pour être capables de diagnostiquer et de traiter correctement un patient, mais aussi la capacité d'organiser haut niveau soins médicaux, la capacité d'organiser clairement leurs activités.
Les problèmes sociaux de la médecine intéressaient d'éminents scientifiques de l'Antiquité, tels qu'Hippocrate, Avicenne, Aristote, Vésale et d'autres. En Russie, les contributions majeures au développement de la médecine sociale ont été apportées par M.V. Lomonossov, N.I. Pirogov, S.P. Botkin, I.M. Sechenov, T.A. Zakharyin, D.S. Samoilovich, A.P. Dobroslavin, F.F. Erisman.
C'était en Russie dans la seconde moitié du XIXe siècle, sous l'influence mouvement social intelligentsia avancée, représentants du zemstvo et de la médecine d'usine, scientifiques médicaux célèbres, ainsi que sous l'influence de l'insatisfaction croissante de la majorité de la population du pays à l'égard du niveau de soins médicaux et sociaux, dans les conditions de la série de révolutions et les guerres du début du 20e siècle et d'autres facteurs, les fondements de la science et de la discipline universitaire en matière de santé publique et de soins de santé. Ainsi, à l'Université de Kazan dans les années 60 du XIXe siècle, le professeur A.V. Petrov a donné des cours aux étudiants sur la santé publique et l'hygiène sociale. À la fin du XIXe siècle, les facultés de médecine de nombreuses universités russes (Saint-Pétersbourg, Moscou, Kiev, Kharkov, etc.) dispensaient des cours d'hygiène publique, ainsi que des cours de géographie médicale et de statistiques médicales. Cependant, ces cours étaient sporadiques et s'inscrivaient souvent dans d'autres disciplines. Ce n'est qu'en 1920 qu'en Allemagne, à l'Université de Berlin, fut créé le premier département d'hygiène sociale au monde. Ce département était dirigé par son fondateur, le scientifique allemand, hygiéniste social, professeur Alfred Grotjan. Ainsi commença l’histoire du sujet indépendant et de la science de l’hygiène sociale. À la suite du département de A. Grotjahn, des départements similaires ont commencé à être organisés dans d'autres universités en Allemagne et dans d'autres pays européens. Leurs dirigeants (A. Fischer, S. Neumann, F. Prinzing, E. Resle, etc.) ont dirigé les travaux de recherche des départements pour développer les problèmes actuels de santé publique et de statistiques médicales.
La formation et l'épanouissement de l'hygiène sociale (comme on appelait cette science en Russie jusqu'en 1941) pendant la période du pouvoir soviétique sont associés aux noms de personnalités majeures du système de santé soviétique N.A. Semashko et Z.P. Solovyov. A leur initiative, des départements d'hygiène sociale commencent à être créés dans les instituts médicaux.
Le premier département de ce type a été créé par N.A. Semashko en 1922 à la Faculté de médecine de la première université d'État de Moscou. En 1923, sous la direction de Z.P. Soloviev, un département a été créé à la IIe Université d'État de Moscou et sous la direction du professeur A.F. Nikitine - à l'Institut médical de Leningrad. Jusqu'en 1929, de tels départements étaient organisés dans tous les instituts médicaux.
En 1923, l'Institut d'État d'hygiène sociale du Commissariat du peuple à la santé de la RSFSR est ouvert, qui devient la base scientifique et organisationnelle de tous les départements d'hygiène sociale et d'organisation des soins de santé. Les scientifiques hygiénistes sociaux mènent d'importantes recherches sur l'étude des processus sanitaires et démographiques en Russie dans la première moitié du XXe siècle (A.M. Merkov, S.A. Tomilin, P.M. Kozlov, S.A. Novoselsky, L.S. .Kaminsky, etc.), de nouvelles méthodes d'étude de la population la santé se développe (P.A. Kuvshinnikov, G.A. Batkis, etc.). Dans les années 30, G.A. Batkis a publié un manuel destiné aux services d'hygiène sociale de tous les instituts médicaux.
Pendant le Grand Guerre patriotique Les services d'hygiène sociale sont rebaptisés services « d'organisation des soins de santé ». Toute l'attention des départements au cours de ces années s'est portée sur les questions de soutien médical et sanitaire au front et sur l'organisation des soins médicaux à l'arrière, ainsi que sur la prévention des épidémies de maladies infectieuses. DANS années d'après-guerre Le travail des départements pour renforcer les liens avec les soins de santé pratiques s'intensifie. Dans un contexte de développement accru problèmes théoriques recherche sanitaire, sociologique et démographique, la recherche dans le domaine de l'organisation des soins de santé se développe et s'approfondit, visant à développer une planification des soins de santé scientifiquement fondée, en étudiant les besoins de la population en matière de soins de santé. divers types soins médicaux; Des recherches approfondies sont largement développées pour étudier les causes de la prévalence de diverses maladies non transmissibles, notamment les pathologies cardiovasculaires, les tumeurs malignes, les blessures, etc.
Une grande contribution au développement de la science et de l'enseignement dans la seconde moitié du XXe siècle en Russie a été apportée par : Z.G. Frenkel, B.Ya. Smulevich, S.V. Kurashov, N.A. Vinogradov, A.F. Serenko, S.Ya. Freidlin, Yu. A. Dobrovolsky, Yu.PLisitsin, O.P. Shchepin et autres.
En 2000, les départements ont été rebaptisés départements de santé publique et de santé.
Sur scène moderne développement des soins de santé nationaux avec l'introduction de nouveaux dans son travail mécanismes économiques gestion et financement des soins de santé, nouveaux rapports juridiques dans le système de santé et lors du passage à l'assurance maladie, le futur médecin est amené à acquérir un volume important de connaissances théoriques et de compétences pratiques en matière d'organisation. Tout médecin doit être un bon organisateur de son entreprise, être capable d'organiser clairement le travail du personnel médical qui lui est subordonné et connaître la législation médicale et du travail ; maîtriser les éléments d’économie et de gestion. Un rôle important dans l'accomplissement de cette tâche revient aux départements de santé publique et de santé, qui représentent à la fois la science et la matière de l'enseignement dans le système des écoles supérieures de médecine.
Sujet de science.
La science étudie les modèles de santé publique et de soins de santé.
Articles:
1. Santé publique.
2. Soins de santé.
3. Facteurs influençant la santé publique.
4. Pathologie médicalement et socialement significative.
1. Santé publique– une catégorie médicale, démographique et sociale qui reflète le bien-être physique, psychologique et social des personnes exerçant leurs activités de vie dans le cadre de la définition des communautés sociales.
2. Soins de santé est un système de mesures socio-économiques et médicales visant à préserver et à améliorer le niveau de santé de chaque personne et de la population dans son ensemble (BME, 3e éd.)
3. Facteurs de risque– facteurs potentiellement dangereux pour la santé de nature comportementale, biologique, génétique, environnementale, sociale, environnementale et industrielle, augmentant la probabilité de développer des maladies, leur progression et leur évolution défavorable.
Facteurs:
I. Facteurs socio-économiques.
1. Le niveau des forces productives et la nature des relations de production.
2. Organisation des soins médicaux.
3. Législation sur les soins de santé.
4. Mode de vie et conditions.
II. Naturel et climatique.
III. Biologique : sexe, âge, constitution, hérédité.
IV. Psycho-émotionnel.
Formule santé (en %) : 50 – mode de vie, 20 – hérédité, 20 – environnement, 10 – activités santé.
4. Maladies socialement significatives– les maladies causées principalement par les conditions socio-économiques, causant des dommages à la société et nécessitant protection sociale personne.
Objectifs de la science :
1. Évaluation et étude de la santé de la population, de la dynamique de son développement.
2. Évaluation et étude des conditions sociales et autres affectant la santé.
3. Développement de méthodes et de méthodes pour promouvoir la santé, prévenir les maladies et les handicaps, ainsi que leur réadaptation.
4. Justification théorique des principes de développement, évaluation de la qualité et de l'efficacité des soins de santé.
5. Résoudre les problèmes de gestion, de financement et d'économie des soins de santé.
6. Réglementation légale des soins de santé.
7. Formation de la mentalité et de la pensée sociale et hygiénique du personnel médical.
Sections scientifiques :
1. Statistiques sanitaires (santé publique).
2. Examen d'invalidité.
3. Organisation des soins médicaux (soins de santé).
4. Gestion, planification, financement, économie des soins de santé.
1. 2 Méthodes utilisées dans la recherche et l'enseignement de la santé publique et de la santé publique.
La santé publique, comme les autres disciplines scientifiques, possède ses propres méthodes de recherche.
1) Méthode statistique En tant que méthode fondamentale des sciences sociales, elle est largement utilisée dans le domaine de la santé publique. Il permet d'établir et d'évaluer objectivement les changements dans l'état de santé de la population et de déterminer l'efficacité des activités des autorités et institutions sanitaires. De plus, il est largement utilisé dans la recherche médicale (hygiénique, physiologique, biochimique, clinique…).
2) Méthode d'expertise sert de complément à l'analyse statistique dont la tâche principale est de déterminer indirectement certains facteurs de correction.
La santé publique utilise des mesures quantitatives utilisant des méthodes statistiques et épidémiologiques. Cela permet de faire des prévisions basées sur des modèles pré-formulés, par exemple, il est tout à fait possible de prédire la fécondité future, la taille de la population, la mortalité, la mortalité par cancer, etc.
3) Méthode historique est basé sur l’étude et l’analyse des processus de santé publique et de soins de santé à différentes étapes de l’histoire humaine. La méthode historique est une méthode descriptive et descriptive.
4) Méthode de recherche économique permet d’établir l’influence de l’économie sur la santé et, à l’inverse, de la santé sur l’économie de la société. L'économie de la santé fait partie intégrante de l'économie d'un pays. Les soins de santé dans n'importe quel pays disposent d'une certaine base matérielle et technique, qui comprend des hôpitaux, des cliniques, des dispensaires, des instituts, des cliniques, etc. Les sources de financement des soins de santé sont étudiées et analysées, les questions les plus importantes utilisation efficace ces fonds. Questions de planification des activités financières des autorités sanitaires et des établissements médicaux, de l'utilisation la plus rationnelle des fonds, d'évaluation de l'efficacité des actions de santé pour améliorer la santé de la population et de l'impact de ces actions sur l'économie ; l'une de ces méthodes est appelée méthode budgétaire (méthode d'estimation budgétaire) et est largement utilisée en recherche ;
Pour étudier l'influence des facteurs socio-économiques sur la santé des personnes, des méthodes utilisées en sciences économiques sont utilisées. Ces méthodes trouvent une application directe dans l'étude et le développement de questions de santé telles que la comptabilité, la planification, le financement, la gestion des soins de santé, l'utilisation rationnelle des ressources matérielles, l'organisation scientifique du travail dans les organismes et institutions de soins de santé.
5) Méthode expérimentale est une méthode de recherche de nouvelles formes et méthodes de travail les plus rationnelles, de création de modèles de soins médicaux, d'introduction de meilleures pratiques, de tests de projets, d'hypothèses, de création de bases expérimentales, de centres médicaux, etc.
Des expériences peuvent être menées non seulement dans le domaine des sciences naturelles, mais également dans le domaine des sciences sociales. En santé publique, l’expérience n’est pas souvent utilisée en raison des difficultés administratives et législatives qui y sont associées.
Dans le domaine de l'organisation des soins, une méthode de modélisation est en cours de développement, qui consiste à créer des modèles d'organisation pour des tests expérimentaux. En raison de méthode expérimentale On compte davantage sur les zones expérimentales et les centres de santé, ainsi que sur les programmes expérimentaux axés sur des problèmes particuliers. Les zones et centres expérimentaux peuvent être appelés « laboratoires de terrain » pour mener recherche scientifique dans le domaine de la santé. Selon les objectifs et les problèmes pour lesquels ils ont été créés, ces modèles varient considérablement en termes de portée et d'organisation et peuvent être temporaires ou permanents.
6) Méthode d'observation et de questionnement. Pour reconstituer et approfondir ces données, des études particulières peuvent être entreprises. Par exemple, pour obtenir des données plus approfondies sur la morbidité des personnes exerçant certaines professions, les résultats obtenus lors des examens médicaux de ce contingent sont utilisés. Identifier la nature et le degré d'influence des conditions sociales et hygiéniques sur la morbidité, la mortalité et Développement physique des méthodes d'enquête (entretiens, questionnaires) auprès d'individus, de familles ou de groupes de personnes peuvent être utilisées selon un programme spécial.
Grâce à la méthode d'enquête (entretien), vous pouvez obtenir des informations précieuses sur des questions variées : économiques, sociales, démographiques, etc.
7) Méthode épidémiologique. L'analyse épidémiologique occupe une place importante parmi les méthodes de recherche épidémiologique. L'analyse épidémiologique est un ensemble de méthodes permettant d'étudier les caractéristiques du processus épidémique afin de déterminer les raisons contribuant à la propagation de ce phénomène sur un territoire donné et d'élaborer des recommandations pratiques pour son optimisation. Du point de vue de la méthodologie de la santé publique, l'épidémiologie est la statistique médicale appliquée, qui constitue dans ce cas la méthode principale, en grande partie spécifique.
1. 3 Histoire de la formation de la médecine sociale et de l'organisation des soins, étapes de formation et de développement.
1. Société primitive.
Médecine traditionnelle, hygiène populaire. Expérience collective → individuelle.
2. Antiquité.
Médecine d'État : postes gouvernementaux (archyatres, édiles - contrôleurs san.) ; réglementation législative, organes directeurs.
Formes familiales, sacerdotales, privées.
3. Moyen Âge.
Médecine municipale (magistrats)
Médecine d'État - régulation et contrôle des activités :
1140 – (Italie) décret sur l'admission à l'exercice de la médecine des personnes ayant suivi une formation et réussi les examens d'État.
1241 – (Allemagne) décret instituant le contrôle de l'État sur la préparation des médicaments et la pratique chirurgicale.
Épidémies → lois sanitaires (règles), autorités sanitaires, mesures sanitaires.
1348 – (Venise) Conseil Sanitaire (caractère interministériel) : avec des fonctions sanitaires et policières.
1374 - (Italie) quarantaine.
1426 – (Allemagne) Physiciens de Stadt – médecins de ville.
1551 - (Moscou) Cathédrale des Cent Glaives.
1617 - Ordre de pharmacie - organe directeur de l'État.
1588 – Statut du Grand-Duché de Lituanie (questions médicales du point de vue juridique).
1571 – (Vilno) Contubernium médical (association) – surveillance policière.
1621 - Moguilev, magistrat - a institué le poste d'observateur de ceux qui séjournent dans la ville.
L'intérêt pour les problèmes sociaux de la médecine est né en les temps anciens: ils ont été étudiés par de nombreux scientifiques exceptionnels de l'Antiquité - Hippocrate, Aristote, Avicenne et d'autres.
Une trace profonde dans l'émergence de la vision scientifique du monde en Russie, y compris la vision sociale et hygiénique, a été laissée par M.V. Lomonossov dans sa célèbre lettre au comte I.I. Chouvalov « Sur la reproduction et la préservation du peuple russe » (1761), dans laquelle il a démontré l'approche sociale et hygiénique des problèmes de santé publique et de population.
M.V. Lomonossov dans sa lettre n'a pas seulement montré les conditions de vie sanitaires difficiles de la population. Il a préconisé une étude spéciale de la population et de la santé publique et a également proposé des mesures visant à réduire la morbidité et la mortalité de la population, à augmenter le taux de natalité, à améliorer les soins médicaux et l'éducation sanitaire.
Le début de la vision sociale et hygiénique du monde en médecine a été posé dans la seconde moitié du XVIIIe siècle par des cliniciens de la Faculté de médecine de l'Université de Moscou, qui a ensuite été transformée en un établissement d'enseignement médical supérieur indépendant (aujourd'hui I.M. Sechenov Moscou Medical Académie). Le premier professeur russe de la faculté de médecine de l'université, S.G. Zybelin, l'un des fondateurs les plus remarquables de la remarquable tradition russe consistant à combiner les activités cliniques avec les activités sociales et hygiéniques. Le Professeur S.G. Zybelin fut le premier en Russie à soulever la question de l'influence des facteurs sociaux sur la morbidité, la natalité et la mortalité de la population ; il fut le premier à proposer des mesures hygiéniques et sociales progressistes pour l'époque pour lutter contre la morbidité.
Le premier professeur russe qui posa les bases de l’enseignement systématique de la « police médicale » fut F.F. Keresturi, qui a prononcé un discours brillant « sur la « police médicale » et son utilisation en Russie ». Le terme « police médicale » a été introduit pour la première fois en 1784 par le scientifique allemand V.T. Rau, qui incluait dans la compétence de la « police médicale » l'organisation du traitement des patients, la surveillance de la santé de la population, la réglementation de l'enseignement médical, la surveillance des hôpitaux et pharmacies, prévention des épidémies, lutte contre la sorcellerie, éducation de la population. F.F. Keresturi a parlé à plusieurs reprises des avantages d'une connaissance et d'une étude approfondies de la santé publique et des soins médicaux. Avec la création des zemstvo et de la médecine d'usine, les demandes d'organisation de recherches spéciales sur la santé publique et sa protection ainsi que l'ouverture d'institutions scientifiques et éducatives spéciales sont apparues.
Dans ses recherches F.F. Erisman, E.A. Osipov, V.A. Levitski, A.V. Pogojev, A.I. Shengarev, P.I. Tezyakov, P.I. Kurkin, A. Fishev et d'autres personnalités de la médecine et des statistiques sanitaires du zemstvo ont jeté les bases de l'analyse scientifique des problèmes de santé publique et de santé. Par ailleurs, à la fin du XIXe et au début du XXe siècle, des cours magistraux sur santé publique et la santé. Cependant, jusqu'au début des années 20
siècle, il n'y avait pas de cours, de départements ou d'instituts spéciaux spécifiquement consacrés à l'hygiène sociale, il n'y avait pas de périodiques spéciaux.
État actuel de la santé publique et des soins de santé.
La formation et l'épanouissement de l'hygiène sociale (comme on l'appelait jusqu'en 1941) pendant la période du pouvoir soviétique sont associés aux noms de personnalités majeures du système de santé soviétique N.A. Semashko et Z.P. Solovieva.
Le premier service d'hygiène sociale de notre pays a été organisé à l'initiative de N.A. Semashko en 1922 à la faculté de médecine de la première université de Moscou (le premier département d'hygiène sociale de l'histoire a été ouvert en 1920 à l'université de Berlin par Alfred Grotjan, fondateur de la première revue d'hygiène sociale (1903) et de la société scientifique sur l'hygiène sociale et les statistiques médicales (1905).C'était un département unique et unifié, dont les employés enseignaient l'hygiène sociale dans tous les établissements d'enseignement supérieur médical de Moscou. les établissements d'enseignement, département N.A. Semashko dirigea jusqu'à la fin de sa vie, jusqu'en 1949. En 1923, sous la direction de Z.P. Soloviev a créé un département à la deuxième université de Moscou.
Parmi les premiers manuels nationaux et manuels d'hygiène sociale, figurent les manuels de T.Ya. Tkachev (1924) et Z.G. Frenkel (1923, 1926). En 1922-1930 un magazine spécial « Hygiène Sociale » a été publié, qui couvrait problèmes réels Soins de santé soviétiques, recherche scientifique et enseignement de l'hygiène sociale.
En 1923 L'Institut d'hygiène sociale du Commissariat du peuple à la santé de la RSFSR a été organisé, qui est devenu la base scientifique et organisationnelle des départements d'hygiène sociale, de santé et de santé publique.
La découverte en 1924 fut importante pour le développement de l'hygiène sociale. à Moscou, la première clinique des maladies sociales et professionnelles, où les cliniciens, en collaboration avec des spécialistes dans le domaine de l'hygiène sociale, ont étudié les problèmes les plus importants d'étiologie sociale, le rôle des facteurs professionnels et de production dans l'apparition des maladies et développé des méthodes pour le diagnostic, le traitement et la prévention des maladies sociales et professionnelles.
En 1935 Pour la première fois, un département indépendant de statistiques a été créé, dirigé par le célèbre scientifique prof. PENNSYLVANIE. Kuvchinnikov.
En 1936 Un manuel de G.A. a été publié. Batkis « Hygiène sociale », qui a été réimprimé à plusieurs reprises et a joué un rôle très positif dans la formation des médecins dans le domaine de l'hygiène sociale et de l'organisation des soins de santé.
En 1941, à la veille de la Grande Guerre Patriotique, les services d'hygiène sociale sont rebaptisés services « d'organisation des soins de santé ». Toute l'attention des départements au cours de ces années s'est portée sur les questions de soutien médical et sanitaire au front et sur l'organisation des soins médicaux à l'arrière, ainsi que sur la prévention des épidémies de maladies infectieuses.
Une grande contribution au développement de la science et de l'enseignement au cours de ces années a été apportée par : Z.G. Frenkel, B. Ya. Smulevich, S.V. Kurashov, N.A. Vinogradov, A.F. Serenko et coll.
Au cours des plans quinquennaux d'après-guerre (1946-1960) en matière scientifique et activité pédagogique Les départements de l'organisation des soins de santé reflétaient les tâches liées au développement de l'économie et des soins de santé d'après-guerre dans le pays. Une étude approfondie et majeure a été un travail consacré aux conséquences sanitaires de la guerre. En 1946 L'Institut d'organisation des soins de santé a été créé à Moscou. Les sessions scientifiques de l'institut et les divers documents publiés à leur intention ont eu une grande influence sur les activités de recherche des départements. Les contacts mutuels entre départements et autorités sanitaires se sont accrus.
28/02/1966 Par arrêté du ministre de l'URSS n° 132, les départements d'organisation des soins de santé ont été réorganisés en départements d'hygiène sociale et d'organisation des soins de santé avec une modification du contenu des programmes d'enseignement. Dans les organisations d'hygiène sociale et de soins de santé, l'analyse du système, les méthodes d'expérimentation organisationnelle, les expertises, les méthodes ont été utilisées et développées recherche sociologique, mathématique
et la modélisation logique, les méthodes de planification et la recherche économique.
En mars 1991 Lors de la Conférence pan-syndicale sur l'enseignement de l'hygiène sociale et de l'organisation de la santé, il a été recommandé de renommer la discipline en médecine sociale et organisation des soins de santé. Le nom des départements aurait dû refléter une compréhension plus large du sujet d'étude, y compris un large éventail de problèmes liés à la protection de la santé publique et à la gestion d'un système de santé démonopolisé et décentralisé dans le contexte de la transition vers une économie de marché.
Conformément aux décisions du Conseil du ministère de la Santé de la Fédération de Russie « Sur le rôle des départements d'hygiène sociale, d'organisation, de gestion et d'économie des soins de santé dans la formation et le perfectionnement des spécialistes de l'industrie » (avril 1999 ), la Conférence panrusse des chefs des départements de médecine sociale et d'organisation de la santé (Moscou, décembre 1997) et la Conférence panrusse conférence scientifique et pratique« Enjeux actuels de l’enseignement de la médecine sociale. Travail des départements avec les autorités sanitaires" (Anapa, octobre 1999) et sur la base de l'arrêté du ministère de la Santé de la Fédération de Russie du 1er mars 2000. N° 83 « Sur l'amélioration de l'enseignement de la santé publique et des questions de santé dans les universités médicales et pharmaceutiques », la discipline a reçu un nouveau nom – « santé publique et santé », car elle répond le mieux aux conditions de la réforme des soins de santé et à la priorité de la santé publique. problèmes dans le contexte des transformations socio-économiques radicales en Russie.
Département de la santé publique et des soins de santé
Travaux de cours
discipline : Santé publique et soins de santé
Introduction
La forte baisse du niveau de vie de la majorité des citoyens russes au fil des années de réformes, l'instabilité de la société, une diminution du niveau de soins médicaux socialement garantis, un chômage croissant, un stress mental et émotionnel accru associé à une réforme radicale de tous les aspects de la société a affecté les indicateurs de santé de la population russe. Près de 70 % de la population russe vit dans un état de stress psycho-émotionnel et social prolongé, qui épuise les mécanismes adaptatifs et compensatoires qui maintiennent la santé des personnes.
La forte augmentation de l'incidence de la population est due avant tout à l'évolution des conditions de vie. Les recherches montrent que la santé de la nation ne dépend qu’à 15 % de l’état du système de santé, à 20 % de facteurs génétiques, à 25 % de l’environnement et à 55 % des conditions socio-économiques et du mode de vie.
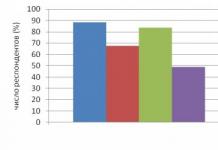
La situation environnementale défavorable a un impact très négatif sur la santé de la population russe. Environ 40 millions de personnes vivent dans des villes où la concentration de substances nocives est 5 à 10 fois supérieure aux limites maximales autorisées. Seule la moitié des habitants du pays utilisent à des fins de boisson une eau qui répond aux exigences de la norme de l'État. Le niveau élevé de contamination chimique et bactérienne de l'eau potable a un impact direct sur la morbidité de la population dans de nombreuses régions du pays, entraînant des épidémies d'infections intestinales et d'hépatite virale A. Lors de la présentation du sujet, vous devez prêter attention et caractériser:
1) structure de la morbidité ;
2) méthodes d'étude de la morbidité ;
3) taux de morbidité pour dernières années
Morbidité- un indicateur médico-statistique qui détermine l'ensemble des maladies enregistrées pour la première fois au cours d'une année civile parmi la population vivant sur un territoire déterminé. C'est l'un des critères d'évaluation de la population.
Structure de la morbidité
Structure est la répartition des indicateurs de fréquence (intensité) entre différents groupes de population.
L'hétérogénéité d'une population se caractérise non seulement par le fait que chaque représentant présente certaines caractéristiques qui le distinguent des autres, mais aussi par le fait que, selon un certain nombre de caractéristiques, il est possible de regrouper un certain nombre de personnes en groupes. .
Un groupe comprend des individus qui ont le même type ou des indicateurs plus ou moins similaires selon des facteurs biologiques, sociaux ou parfois naturels. Par exemple, la population est divisée en enfants et adultes, car il existe des différences fondamentales entre ces groupes sur un certain nombre d'indicateurs, tandis qu'en même temps, au sein des groupes, il existe un certain nombre de caractéristiques qui les unissent.
Ainsi, les enfants, en raison du manque d'immunité ou de son insuffisance, souffrent d'infections dites infantiles (rubéole, varicelle, etc.), les adultes souffrent plus souvent de tumeurs malignes et de maladies cardiovasculaires. Les éleveurs, contrairement à d’autres populations, constituent un groupe de personnes qui courent un risque élevé de souffrir d’infections zoonotiques, etc.
Une évaluation de la morbidité prenant en compte une répartition structurelle bien pensée a grande importance sélectionner les groupes de population les plus vulnérables, dits groupes à risque, et mettre en œuvre des mesures prioritaires généralement acceptées dans la lutte contre la morbidité dans le groupe le plus touché ; De plus, au stade analytique, l'évaluation de la répartition structurelle de la morbidité revêt une importance diagnostique cruciale, puisqu'il devient possible de mener des études comparatives.
Il faut garder à l'esprit qu'il existe une échelle standard de différenciation structurelle, basée sur l'expérience accumulée du travail anti-épidémique, qui est obligatoire dans tous les territoires (unités administratives), - sans cela, il est impossible de comparer et d'opposer différentes populations. du pays (vivant dans différentes régions, dans des villes et des villages, dans des lieux présentant des caractéristiques sociales, environnementales et naturelles différentes).
Mais en même temps, compte tenu des caractéristiques spécifiques de la population, il est possible (nécessaire) de la diviser en certains groupes spécifiques à une population donnée qui reflètent ses caractéristiques particulières. Par exemple, le fondateur des études démographiques analytiques, J. Snow, afin de clarifier et de prouver le rôle de l'eau dans la propagation du choléra, a divisé la population de Londres selon le principe de la fourniture d'eau à deux sociétés d'approvisionnement en eau différentes, qui différaient par l'emplacement de la prise d'eau de la rivière Thames en amont de la ville et en aval au niveau du site de drainage. Après l'accident de la centrale nucléaire de Tchernobyl, la population qui se trouvait dans la zone du nuage radioactif s'est différenciée par la dose de rayonnement et le degré de contamination radioactive de ses lieux de résidence.
Les épidémiologistes étudiant la pathologie cardiovasculaire, les phthisiatres, les obstétriciens traitant du problème de la mortalité néonatale infantile, etc. ont leur propre système de division structurelle de la population.
Méthodes d'étude de la morbidité 1. Continu 2. Sélectif Solide- acceptable à des fins opérationnelles . Sélectif- utilisé pour identifier la relation entre l'incidence de la maladie et les facteurs environnementaux. La méthode d'échantillonnage a été utilisée au cours des années de recensement. Un exemple en est l’étude de la morbidité dans des territoires individuels. Le choix de la méthode d'étude de la morbidité de la population sur un territoire particulier ou de ses groupes individuels est déterminé par le but et les objectifs de l'étude. Des informations approximatives sur les niveaux, la structure et la dynamique de la morbidité peuvent être obtenues à partir des rapports des institutions de traitement et de prévention et des rapports de l'administration centrale selon la méthode continue. L'identification des modèles, de la morbidité et des liens n'est possible qu'avec la méthode sélective en copiant les données du passeport et les données médicales des documents comptables primaires sur une carte statistique. Lors de l'évaluation du niveau, de la structure et de la dynamique de la morbidité au sein de la population et de ses groupes individuels, il est recommandé de comparer avec les indicateurs de Fédération Russe, ville, quartier, région. L’unité d’observation dans l’étude de la morbidité générale est la première visite du patient au cours de l’année civile en cours concernant la maladie.
Taux d'incidence ces dernières années
|
Taux de morbidité de la population par principales classes de maladies en 2002 - 2009. |
|||||||||
|
(patients enregistrés diagnostiqués pour la première fois de leur vie) |
|||||||||
|
(Données du ministère de la Santé et du Développement social de Russie, calculs de Rosstat) |
|||||||||
|
|
|||||||||
|
|
Total, mille personnes |
||||||||
|
Toutes les maladies |
|||||||||
|
|
|
|
|
|
|
|
|
||
|
néoplasmes |
|||||||||
|
les maladies système nerveux |
|||||||||
|
maladies du système circulatoire |
|||||||||
|
maladies respiratoires |
|||||||||
|
maladies digestives |
|||||||||
|
maladies du système génito-urinaire |
|||||||||
|
complications de la grossesse, de l'accouchement et de la période post-partum |
|||||||||
|
Pour 1 000 habitants |
|||||||||
|
Toutes les maladies |
|||||||||
|
|
|
|
|
|
|
|
|
||
|
néoplasmes |
|||||||||
|
maladies du sang, des organes hématopoïétiques et certains troubles impliquant le mécanisme immunitaire |
|||||||||
|
maladies du système endocrinien, troubles nutritionnels et troubles métaboliques |
|||||||||
|
maladies du système nerveux |
|||||||||
|
maladies de l'œil et de ses annexes |
|||||||||
|
maladies de l'oreille et de l'apophyse mastoïde |
|||||||||
|
maladies du système circulatoire |
|||||||||
|
maladies respiratoires |
|||||||||
|
maladies digestives |
|||||||||
|
maladies de la peau et du tissu sous-cutané |
|||||||||
|
maladies du système musculo-squelettique et du tissu conjonctif |
|||||||||
|
maladies du système génito-urinaire |
|||||||||
|
complications de la grossesse, de l'accouchement et de la période post-partum 1) |
|||||||||
|
anomalies congénitales (malformations), déformations et troubles chromosomiques |
|||||||||
|
blessures, empoisonnements et autres conséquences de l'exposition raisons externes |
|||||||||
|
1) Pour 1 000 femmes âgées de 15 à 49 ans. |
|||||||||
1. Tendances modernes morbidité parmi la population de la Russie
Le niveau de morbidité générale pour 1 000 habitants de l’âge correspondant a eu tendance à augmenter ces dernières années. Une augmentation des taux de morbidité est observée dans presque toutes les classes de maladies. Structure de la morbidité chez l'adulte : 1ère place - maladies de l'appareil circulatoire ; maladies respiratoires (chez les adolescents - 42,6 %, chez les enfants - 58,6 %) ; 2ème place chez l'adulte - maladies respiratoires (15,9%), chez l'adolescent - blessures et intoxications (6,5%), chez l'enfant - maladies de l'appareil génito-urinaire - (5%) ; 3ème place - chez les adultes - maladies de l'appareil génito-urinaire, chez les adolescents - maladies oculaires (6,7%), chez les enfants - blessures (4,1%).
La prévention et le traitement des maladies du système circulatoire constituent actuellement l'un des problèmes de santé prioritaires. Cela est dû aux pertes importantes que ces maladies provoquent en raison de la mortalité et de l’invalidité. Les maladies cardiovasculaires entraînent un niveau élevé de mortalité et d’invalidité au sein de la population. Les maladies du système cardiovasculaire dans la structure des causes de mortalité globale représentent plus de la moitié (55 %) de tous les cas de décès, d'invalidité (48,4 %) et d'incapacité temporaire (11,6 %). Dans la Fédération de Russie, environ 7,2 millions de personnes sont actuellement enregistrées comme souffrant d'hypertension artérielle, dont 2,5 millions de patients présentent des complications sous forme de maladie coronarienne et 2,1 millions de patients souffrent de complications sous forme de maladies cérébrovasculaires. Cependant, selon les experts, 25 à 30 % de la population souffre d'hypertension artérielle, c'est-à-dire plus de 40 millions de personnes.
Chaque année, environ 500 000 patients sont enregistrés pour la première fois, chez lesquels la maladie principale ou concomitante est l'hypertension artérielle ; 26,5% des patients sous observation au dispensaire pour des maladies de l'appareil circulatoire souffrent de cette maladie. La forte prévalence de l’hypertension artérielle chez les personnes jeunes et en âge de travailler est particulièrement préoccupante. La situation défavorable est aggravée par le travail insuffisant des autorités et des institutions sanitaires pour réduire la prévalence de l'hypertension artérielle. Un diagnostic tardif et un traitement inefficace conduisent au développement de formes sévères d'hypertension artérielle et de maladies cardiovasculaires associées, nécessitant des soins cardiaques spécialisés.
Une augmentation significative des prix du matériel médical importé et de nombreux médicaments vitaux a rendu leur accès difficile aux institutions médicales et à la population en général. Le niveau du travail d'éducation sanitaire parmi la population est très faible. Il n'y a pratiquement pas de propagande dans les médias image saine vie, il y a un manque d'informations sur les effets néfastes des facteurs de risque de maladies cardiovasculaires et sur les méthodes pour les corriger. Une sensibilisation insuffisante de la population aux causes, aux manifestations précoces et aux conséquences de l'hypertension artérielle fait que la majorité des gens manquent de motivation pour maintenir et renforcer leur santé, notamment en surveillant leur tension artérielle.
Il n'existe aucun système de surveillance et d'évaluation des facteurs de risque d'hypertension artérielle et de mortalité de la population due à ses complications. La morbidité globale du système circulatoire, selon l'attrait de la population adulte, a augmenté. Une image similaire persiste dans l'infarctus aigu du myocarde. Dans la structure de la morbidité générale, les maladies du système circulatoire occupaient la première place. L'incidence de l'hypertension artérielle a augmenté de près de 1,5 fois. Il y a également eu une légère augmentation de l’incidence de l’angine de poitrine. Plusieurs catégories de maladies déterminent la morbidité neurologique de la population. Il s’agit principalement des maladies vasculaires du cerveau, des maladies du système nerveux périphérique et des traumatismes crâniens. Les maladies vasculaires du cerveau, en raison de leur prévalence importante et de leurs conséquences graves, occupent l'une des premières places dans la structure de la mortalité globale de la population. Selon les statistiques, la fréquence de ces maladies est de 80,6 pour 1 000 habitants. La mortalité au stade aigu des maladies est de 20,8 %. Le taux de mortalité dû aux maladies cérébrovasculaires est l’un des plus élevés au monde et aucune tendance à la baisse n’est observée. Dans le même temps, dans de nombreux pays économiquement développés du monde, on a observé au cours des 15 à 20 dernières années une diminution constante de la mortalité due aux maladies cérébrovasculaires. Les experts attribuent les raisons les plus importantes de ce phénomène aux succès de la détection active et du traitement de l'hypertension artérielle à l'échelle nationale et aux changements favorables dans le mode de vie et l'alimentation de la population de ces pays réalisés au niveau des États.
2. Augmentation des maladies du système circulatoire pour 1000 habitants
En Russie, les 25 dernières années ont été caractérisées par la propagation rapide des maladies respiratoires infectieuses et allergiques et des maladies pulmonaires liées à l'environnement, comme en témoignent les documents originaux de l'OMS. Selon les experts, le 21e siècle deviendra le siècle de la pathologie pulmonaire en raison de changements environnementaux drastiques, et ce groupe de maladies partagera la première place avec la pathologie du système cardiovasculaire et les néoplasmes. Des études menées en Russie indiquent que plus de 25 % des patients consultent quotidiennement un médecin généraliste pour des maladies du système respiratoire, principalement du secteur supérieur. La prévalence des pathologies des voies respiratoires est de nature mondiale et occupe l'une des premières places dans la structure de la morbidité par classes et groupes de maladies.
L'incidence des maladies respiratoires dues au vaste territoire de la Fédération de Russie dépend de localisation géographique sujet de la Fédération. Selon les données de surveillance environnementale de 282 villes russes, les concentrations annuelles moyennes de poussière, d'ammoniac, de fluorure d'hydrogène, de dioxyde d'azote, de suie et d'autres substances techniques dépassent de 2 à 3 fois les concentrations maximales autorisées. Lorsque les concentrations de plusieurs polluants étudiés augmentent, le niveau d'augmentation du risque de maladie augmente en moyenne de 18 à 20 % pour les maladies respiratoires et de 6 à 22 % pour les tumeurs malignes.
Parmi les maladies pulmonaires, la bronchite chronique et l'emphysème occupent une place importante, et la tendance à la croissance de cette pathologie, bien que perturbée par les fluctuations liées aux épidémies de grippe, retient l'attention. Cette tendance s'explique probablement par une augmentation de la proportion de personnes âgées dans la population et du nombre de fumeurs.
Le niveau de maladies du système endocrinien et de troubles nutritionnels a fortement augmenté.
Le diabète sucré est un problème médical et social aigu qui nécessite des mesures radicales de la part de l'État pour organiser des soins diagnostiques et thérapeutiques modernes. Ces dernières années, le nombre de patients atteints de diabète sucré en Fédération de Russie a fortement augmenté. Le registre a montré que la prévalence du diabète sucré insulino-dépendant parmi la population infantile est de 0,7, l'incidence est de 0,1 pour 1 000 enfants ; parmi la population adolescente, 1,2 et 1,0 pour 1000 ; parmi la population adulte - 2,2 et 0,1 pour 1000.
4. Maladies du système endocrinien, troubles nutritionnels et troubles métaboliques pour 1 000 habitants
Les indicateurs de la situation épidémique concernant la tuberculose restent tendus. En Fédération de Russie, la situation est défavorable en ce qui concerne l'incidence de la tuberculose dans la population. Considérant le nombre important de foyers d'infection tuberculeuse au sein de la population, l'augmentation du nombre de personnes infectées, la propagation des formes pharmacorésistantes de tuberculose, l'état de la base matérielle du service antituberculeux, problèmes sociaux société, ainsi que l'impact de l'instabilité économique sur le niveau de vie de la population et sur le financement des programmes antituberculeux, une augmentation de la morbidité et de la mortalité dues à la tuberculose est prévue dans les années à venir. L’ampleur et le taux de croissance de ces indicateurs dépendront de l’opportunité et de l’efficacité des mesures antituberculeuses à tous les niveaux.
En 2008, 120 021 cas de tuberculose active nouvellement diagnostiqués ont été enregistrés (en 2007 – 117 738 cas). Le taux d'incidence de la tuberculose était de 84,45 pour 100 000 habitants (en 2007 - 82,8 pour 100 000 habitants) et était 2,5 fois plus élevé que le taux d'incidence avant le début de sa croissance en 1989 (33,0 pour 100 000 habitants). Incidence de la tuberculose population rurale plus élevé – 90,84 pour 100 000 habitants ruraux.
En 2008, 3 155 enfants de moins de 14 ans ont contracté une tuberculose active nouvellement diagnostiquée (3 372 enfants en 2007) ; Le taux national moyen de morbidité chez les enfants était de 15,13 pour 100 000 personnes dans ce groupe d'âge (2007 – 16,01). Parmi les enfants de moins d'un an, l'incidence était de 6,92 pour 100 000 de ce groupe d'âge, chez les enfants de 1 à 2 ans - 13,34 pour 100 000, de 3 à 6 ans - 21,5.
L'incidence est élevée chez les adolescents de 15 à 17 ans. Le taux d'incidence moyen national de la tuberculose dans ce groupe d'âge était de 33,85 pour 100 000 en 2008 (2007 – 33,5). Selon les données préliminaires du Centre de surveillance de la tuberculose, le taux de mortalité due à la tuberculose en 2008 était de 16,6 pour 100 000 habitants (2007 – 18,4, 2006 – 20,0).
La prévalence (morbidité) de toutes les formes de tuberculose est près de 2,1 fois supérieure au taux d’incidence. Le taux de mortalité dû à la tuberculose a diminué au cours des cinq dernières années. Les indicateurs caractérisant l'organisation du dépistage et de l'observation en dispensaire des patients tuberculeux se sont stabilisés. Le déclin de l’efficacité du traitement des patients tuberculeux a cessé. L'incidence la plus élevée de tuberculose en 2009. s'est produit dans le territoire de Primorsky, la République de Tyva et la région autonome juive (2,8 à 2,3 fois plus élevé que la moyenne russe), la République de Bouriatie, Omsk, Kemerovo, les régions de l'Amour, le territoire de Khabarovsk, la région d'Irkoutsk et le territoire de l'Altaï ( 2,0- 1,6 fois plus élevé). Les tumeurs malignes restent l’un des problèmes les plus difficiles en médecine et en santé publique.
5. Croissance des néoplasmes pour 1 000 habitants
Selon les statistiques officielles, un habitant de Russie sur cinq tombe malade d'une forme de tumeur maligne au cours de sa vie. En 2006, l'incidence des tumeurs malignes a continué d'augmenter. En 2006, l'incidence était de 418,5 pour 100 000. population contre 382,6 pour 100 000 en 2002. Parallèlement, on constate une détérioration de certains indicateurs de l'état des soins oncologiques : faible taux de détection lors des examens préventifs - 11,8 % en 2005, la proportion de tumeurs visuellement localisées et activement détectées diminue ; la vérification morphologique du diagnostic était de 80,7 % en 2006 ; Le taux de mortalité au cours de la 1ère année à partir du moment du diagnostic reste supérieur à celui de la Russie - 33,2 pour 2005 ; La mortalité due aux tumeurs malignes en 2006 était de 232,8 pour 100 000. population (en 2002 - 220,8 pour 100 000). La structure de la morbidité est dominée par le cancer de la peau (12,9 %) ; cancer de la trachée, des bronches, des poumons (11,9 %) ; cancer de l'estomac (10,7 %) ; cancer du sein (10,4%). Malgré la situation relativement favorable dans l'ensemble du pays, dans un certain nombre d'entités constitutives de la Fédération de Russie en 2009. L'incidence de la syphilis est restée significative. Ainsi, dans la République de Tyva, ce taux était 6,8 fois supérieur à la moyenne russe.
Des taux élevés d'incidence de la syphilis ont été observés dans la Région autonome juive, la République de Khakassie, la région de l'Amour et le territoire transbaïkal (3,2 à 2,7 fois plus élevés), la République de l'Altaï, la région d'Irkoutsk, la République de Bouriatie, Kemerovo et Sakhaline. Régions (2,4 à 2,7 fois plus élevé). 1,9 fois plus élevé). En 2008, 611 634 cas d’infections sexuellement transmissibles (IST) ont été enregistrés, soit 403,5 pour 100 000 habitants. Dans la structure de l'incidence des IST, la syphilis était de 13,9%, l'infection gonococcique – 13,1%. La part prédominante, comme les années précédentes, était la trichomonase (38,9 %) et l'infection à Chlamydia (20,8 %), les plus petites étant les IST virales (herpès génital - 5,3 %, verrues anogénitales - 8,0 %). Par rapport à 1997, le nombre de patients atteints d'IST a diminué de 3,2 fois.
Au cours des trois dernières années, dans l'ensemble de la Russie, il y a eu une diminution du nombre de patients atteints d'IST, y compris la syphilis - de 8,7 %, l'infection gonococcique - de 12,0 %, l'infection à chlamydia - de 8,4 %, la trichomonase - de 16,5 %. %, l'herpès génital - de 3,0 %, les verrues anogénitales - une augmentation de 2,0 %. L'incidence de la syphilis en Russie n'était pas stable et variait au fil des années. L’augmentation la plus intense des taux de morbidité a été observée au début des années 90. XXe siècle, dont le niveau durant cette période était plus de deux fois supérieur à celui d'avant-guerre. Les taux d'incidence maximaux ont été observés en 1997 (277,3 pour 100 000 habitants).
En 2009 13 995 personnes ont été enregistrées avec une maladie causée par le virus de l'immunodéficience humaine (VIH) et 34 992 personnes présentant un statut infectieux asymptomatique causé par le virus de l'immunodéficience humaine (VIH), y compris des enfants âgés de 0 à 17 ans - 399 personnes et 703 personnes, respectivement. . Plus de la moitié (60,0 %) de tous les patients infectés par le VIH identifiés ont été enregistrés dans 10 entités constitutives de la Fédération de Russie : à Saint-Pétersbourg, Tcheliabinsk, Nijni Novgorod, régions d'Oulianovsk, territoire de Primorsky, Rostov, Omsk, Sverdlovsk, régions d'Irkoutsk et Territoire de Perm.
Le taux de prévalence moyen de l'alcoolisme (y compris la psychose alcoolique - AP) en Russie en 2005 était de 1 650,1 patients pour 100 000 habitants, soit environ 1,7 % de la population totale. La dynamique de cet indicateur au cours des 5 dernières années a été stable : l'augmentation annuelle moyenne de l'indicateur était de 0,4 %, l'augmentation totale au cours des 5 dernières années était de 2,0 % (Fig. 1). La prévalence de la psychose alcoolique (PA) a connu une tendance à la hausse plus prononcée, augmentant en moyenne de 4,5 % par an. Au cours des cinq dernières années, il est passé de 75,1 patients pour 100 000 habitants en 2000 à 93,6 en 2005, soit une augmentation de 24,7 %.
Le « leader » de la prévalence de l'alcoolisme en 2005 était la région de Magadan - 5 409,2 patients pour 100 000 habitants, soit 5,4 % de sa population totale. Des taux élevés ont été notés dans la région de Sakhaline - 4433,0, l'Okrug autonome de Tchoukotka - 3930,4, la région de Novgorod - 2971,6, la région d'Ivanovo - 3157,4, la République de Carélie - 2922,1, la région du Kamtchatka - 2850,8, la région de Nijni Novgorod - 2545,5, Lipetsk - 2585,3, Briansk - 2615.8, régions de Kostroma - 2508.1. La prévalence de l'alcoolisme est particulièrement élevée (plus de 5 % de la population) dans les districts autonomes de Koryak (5 633,6) et de Nenets (5 258,1). Les taux les plus bas ont été observés en Ingouchie - 15,8 patients pour 100 000 habitants (104 fois inférieurs à la moyenne nationale) et au Daghestan - 363,3 pour 100 000 habitants. L'incidence de l'alcoolisme la plus élevée en 2005 a été observée dans l'Okrug autonome de Tchoukotka - 846 pour 100 000 habitants, soit 0,8 % de la population totale de ce district. Des taux élevés ont été enregistrés dans les régions de Magadan - 575,9, Sakhaline - 615,9, Irkoutsk - 322,7, Bryansk - 242,5, Perm - 240,7, Novgorod - 242,3, Ivanovo - 249,4, ainsi que dans les républiques - Carélie - 239,2, Yakoutie - 303,6, Komi - 249.5. Des taux élevés ont été observés dans la plupart des okrugs autonomes : Taimyr, Komi-Permyak, Evenki, Koryak, Nenets.
Sur le territoire de la Fédération de Russie en 2009. par rapport à 2008 La situation épidémiologique était caractérisée par une certaine augmentation de l'incidence dans la population d'un certain nombre de maladies infectieuses, notamment : les infections intestinales aiguës, certaines maladies socialement importantes, la coqueluche, les infections virales respiratoires aiguës.
En décembre 2009 2 cas de rougeole ont été enregistrés, aucun cas de diphtérie n'a été enregistré (pour le même mois en 2008 - 3 cas de diphtérie, aucun cas de rougeole n'a été enregistré). Par rapport au mois correspondant en 2008. 9,7 % de patients supplémentaires ont été identifiés comme souffrant d'une maladie causée par le virus de l'immunodéficience humaine, 1,6 fois plus avec des infections aiguës des voies respiratoires supérieures et 76,3 fois plus avec la grippe.
Parmi les malades maladies infectieuses en 2009 les enfants âgés de 0 à 17 ans étaient : pour l'hépatite A - 48,6 %, les oreillons - 56,4 %, les infections intestinales aiguës - 66,1 %, la méningite infectieuse - 73,1 %, la rubéole - 76,8 %, la coqueluche - 97,1 %.
Il y a une détérioration de la santé maternelle et surtout infantile. Il existe une stricte corrélation connue entre le déclin de la santé des femmes, en particulier des femmes enceintes, et l'augmentation de la probabilité d'avoir des enfants malades. Plus d'un tiers des femmes enceintes (35,8%) souffraient d'anémie et près d'un tiers (31,3%) des enfants naissaient malades.
Les complications les plus courantes de la grossesse sont : l'anémie de la mère et du fœtus, le sous-développement fœtal, la grossesse extra-utérine, la toxicose de la femme enceinte, l'avortement, diverses pathologies du placenta, la maladie hémolytique du fœtus et du nouveau-né.
Il convient de noter que dans la plupart des cas, un suivi compétent de la grossesse et la fourniture d'une assistance rapide à une femme enceinte peuvent soit empêcher le développement de complications, soit en atténuer considérablement l'évolution.
7. Complications de la grossesse, de l'accouchement et de la période post-partum pour 1 000 femmes âgées de 15 à 49 ans.
Le nombre de personnes faisant appel à des psychologues en période de crise a augmenté de 20 pour cent. Plus de 70 % de la population de la Fédération de Russie vit dans un état de stress psycho-émotionnel et social prolongé, provoquant une augmentation de la dépression, des psychoses réactives, des névroses graves et des troubles psychosomatiques, un certain nombre de maladies internes, de dépressions mentales, d'alcoolisme et de toxicomanie. dépendance, explosions antisociales chez les individus, augmentant le risque de réactions destructrices massives inadéquates et d'explosions au sein de la population. Le nombre de patients atteints de schizophrénie en Russie dépasse 500 000 personnes, à Moscou il y en a 60 000. De plus, 60% de ces personnes (300 000) sont handicapées, leur maladie s'accompagne de fortes hallucinations et de délires. Avec le développement de la civilisation mondiale, le stress ressenti par les gens augmente et il devient plus difficile d'y faire face, estiment les psychiatres. Le cerveau humain ne peut pas suivre l’évolution rapide des technologies : il se développe plus lentement. De plus, les risques ont récemment augmenté partout dans le monde. situations d'urgence, l'humanité dans son ensemble vieillit et, à un âge avancé, l'apparition de troubles mentaux est possible 5 à 7 fois plus souvent qu'à un jeune âge. Dans la survenue de la schizophrénie, le rôle principal est attribué au facteur génétique, mais dans des conditions sociales et un stress négatifs, le risque de développer cette maladie augmente. Les psychiatres disent qu'il y a plus de schizophrènes dans les villes que dans les villages. Tous ces facteurs négatifs, selon les psychiatres, peuvent conduire en moins de 20 ans à une augmentation de tous les troubles mentaux, dont la schizophrénie.
8. Maladies du système nerveux
Analyse des rapports fédéraux pour 2005-2008. sur la composition des patients sortis de l'hôpital a montré qu'en moyenne la part des blessures, des empoisonnements et de certaines autres conséquences de causes externes varie de 7,7 % à 8,1 % dans la structure globale de la morbidité hospitalière. De plus, en moyenne, la part des diagnostics indifférenciés dans la structure de cette classe de maladies au cours de cette période variait de 58,8 % à 63,2 %. Cela ne veut pas dire que les maladies ne sont pas cliniquement identifiées. La structure du formulaire de déclaration elle-même ne permet pas de reconnaître quelles formes nosologiques ne peuvent pas être soumises à une analyse statistique. Selon les statistiques fédérales, les fractures ont provoqué des hospitalisations pour cette classe de maladies dans une dynamique de 24,2 % à 27,1 %, avec une diminution notable de cet indicateur en 2008.
Les empoisonnements occupent la deuxième position, et leur part varie de 7,8% à 9,8% avec une baisse notable de cet indicateur en 2008. La part des brûlures thermiques et chimiques dans la dynamique varie de 4,2 % à 4,8 % des hospitalisations. Il convient de noter que la mortalité hospitalière due aux maladies de la classe « Blessures, empoisonnements et autres conséquences de causes externes » a une tendance dynamique à diminuer chaque année. Cette réduction de la mortalité dans la Fédération de Russie est insignifiante et s'élève actuellement à 0,1 % par an.
9. Blessures, empoisonnements et autres conséquences de causes externes
Conclusion
En résumant l'examen du taux de morbidité de la population russe, il convient de noter la détérioration de la qualité de la santé de la population. Cette détérioration se traduit par l'augmentation du nombre de maladies chroniques graves telles que l'hypertension, les maladies coronariennes, l'angine de poitrine, l'infarctus du myocarde, la pathologie oncologique et les maladies de l'appareil génito-urinaire. L'une des raisons les plus graves de la situation actuelle est le vieillissement de la population et le poids des événements difficiles du passé récent et lointain, qui provoquent un stress émotionnel périodique chez de nombreuses personnes, en particulier chez les personnes âgées. Le résultat de ces événements complexes est une augmentation des maladies chez les personnes âgées et chez les personnes âgées. L’augmentation du handicap en témoigne également.
Réduire l'incidence des maladies, ainsi que leur mortalité, causées par l'exposition à des produits contaminés. air atmosphérique Tout d’abord, il est nécessaire de prendre des mesures pour réduire les émissions des véhicules et des centrales électriques.
Le développement du projet national « Santé » a eu un impact significatif sur la situation démographique du pays. En deux ans, le taux de natalité a augmenté de 11 % et le taux de mortalité a diminué de 9 %. Cependant, les tendances négatives du déclin de la population russe se poursuivront pour l’instant et il faudra encore de nombreuses années pour surmonter cette tendance démographique. Ainsi, la pathologie moderne indique une variété de manifestations et de formes de morbidité dans la population, pouvant conduire à une diminution du potentiel de travail et intellectuel, à des limitations importantes des fonctions biologiques et sociales de certains groupes de la population, y compris leur participation à l'amélioration. la situation socio-économique du pays. Il est nécessaire d'orienter plus activement l'ensemble du service de soins médicaux vers ces nouvelles manifestations de la nature de la morbidité de la population. Afin d'assurer un développement socio-économique durable de la Fédération de Russie, l'une des priorités de la politique de l'État devrait être de préserver et de renforcer la santé de la population sur la base de l'adoption d'un mode de vie sain et de l'augmentation de la disponibilité et de la qualité des soins médicaux.
Les références
1. Traumatisme. Encyclopédie russe de la protection du travail.
2. Classification internationale des maladies CIM-10. Version électronique.
3. Site Internet du Service fédéral de la statistique
4. La santé de la population russe et les activités des établissements de santé en 2001 : Matériel statistique. M. : Ministère de la Santé de la Fédération de Russie, 2002.
5. Medvedev S.Yu., Perelman M.I. Tuberculose en Russie. "Tuberculose et prévention vaccinale", n°1 janvier-février 2002
6. Application des méthodes d'analyse statistique à l'étude de la santé publique et des soins de santé, éd. Membre correspondant RAMS Prof. Kucherenko. GEOTAR-Médecine. 2006
7. Lisitsyn Yu.P. Santé publique et soins de santé : Manuel pour les étudiants des universités de médecine - M. : GEOTAR - Médias, 2007.
8. . Fondements de la législation de la Fédération de Russie sur la protection de la santé des citoyens. – M., 1993 (supplémentaire 2005).